この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
16.80歳の女性。左片麻痺。夫と自宅で2人暮らし。ベッドから車椅子への移乗は夫に手を添えてもらう程度で可能だが、車椅子からベッドへの移乗では立ち上がる際に腰を引き上げてもらう。
FIMの移乗動作は何点か。
1.6点
2.5点
3.4点
4.3点
5.2点
解答4
解説
・80歳の女性(左片麻痺)
・自宅で2人暮らし(夫)。
・ベッドから車椅子への移乗:夫に手を添えてもらう程度で可能(4点:25%未満の介助)。
・車椅子からベッドへの移乗:立ち上がる際に腰を引き上げてもらう(3点:50%~75%の介助)。
【移乗の採点のポイント】
・往復で点数が異なる場合:低いほうを採用する。
・立って移乗する場合は、立ち上がり動作も評価対象。
・ベッドからの起き上がり動作も評価対象。
1.× 6点(修正自立)は、時間がかかったり、装具や自助具(安全性の配慮)が必要であるが、自立している場合である。例えば、移乗の際に、手すりと装具を装着して安全に移乗ができる場合をさす。
2.× 5点(監視・準備)は、監視・準備・指示・促しが必要な場合である。例えば、移乗が安全にできるように車椅子の位置を整える必要があるが、その他は自立している場合をさす。
3.× 4点(最小介助:25%未満の介助が必要)は、手で触れる以上の介助は必要ない場合である。例えば、移乗の際に、手を添えてもらう場合をさす。
4.〇 正しい。3点(中等度介助:50%〜75%未満の介助が必要)が、本症例のFIMの移乗動作の点数である。例えば、手で触れる以上の介助が必要な場合をさす。本症例のように、立ち上がる際に腰を引き上げてもらう場合、3点(50%~75%の介助)に該当する。また、本症例のように、往復で点数が異なる場合:低いほうを採用する。また朝・夕など日内変動がある場合も低いほうを採用する。
5.× 2点(最大介助:75%以上の介助が必要)は、移乗を4項目に分けた際に、3項目はかなり介助が必要な場合をさす。例えば、①起き上がり~座位保持、②立ち上がり、③方向転換、④座り込みといったように4項目に分けて評価する。
類似問題です↓
 【PT専門のみ】FIMについての問題「まとめ・解説」
【PT専門のみ】FIMについての問題「まとめ・解説」
17.75歳の男性。2型糖尿病でインスリン療法中。腎症、高血圧症および増殖前網膜症を合併しており、週3回血液透析と理学療法のため外来通院している。
運動療法で正しいのはどれか。
1.透析日の運動は禁忌である。
2.HbA1cの値で運動強度を決定する。
3.運動前に口渇が改善するまで飲水を促す。
4.倦怠感を訴えるときは低血糖症状の可能性がある。
5.運動療法の主目的はインスリン分秘能の改善である。
解答4
解説
・75歳の男性(2型糖尿病)
・インスリン療法中。
・合併症:腎症、高血圧症、増殖前網膜症。
・外来通院:週3回血液透析と理学療法。
→2型糖尿病とは、遺伝的な体質(インスリン分泌低下、インスリン抵抗性)に過食、運動不足、肥満が加わることにより起こる糖尿病を指す。一方で、1型糖尿病の原因として、自己免疫異常によるインスリン分泌細胞の破壊などがあげられる。
1.× 透析日の運動は、「禁忌」ではなく適応である。透析中も運動療法を行う施設がある。透析日を利用することにより確実に運動が行われ、透析をしながらの運動療法は医療スタッフの監視下で安全に行うことができる。ただし、糖尿病の運動療法の絶対的禁忌として、顕性腎症後期以降の腎症(血清クレアチニン:男性2.5mg/dL以上、女性2.0mg/dL以上)がある。顕性腎症後期とは、糖尿病性腎症の病期分類第3期Aに該当し、厳格な血糖コントロール、降圧治療、タンパク質制限が必要な時期である。むくみ・息切れ・胸苦しさ・食欲不振・満腹感などの自覚症状がみられており運動療法が困難である。
2.× 運動強度は、「HbA1cの値」ではなく、最大酸素摂取量やボルグスケールで決定する。運動強度は、一般的に最大酸素摂取量の40~60%(無酸素性代謝閾値前後)、ボルグスケールで『楽である:11』〜『ややきつい:13』が妥当である。ちなみに、ヘモグロビンA1c<HbA1c>とは、ヘモグロビンのアミノ基とブドウ糖が結合したもので過去1~2ヶ月程度の血糖の高さを反映する検査である。糖尿病の診断基準は、6.5%以上である。
3.× 運動前に口渇が改善するまで飲水を促す優先度は低い。なぜなら、糖尿病患者の口渇の原因は、高血糖症状によるものの可能性が高く、飲水で改善するとは断定できないため。高血糖症状は、著しい口渇、多飲、多尿、全身倦怠感などがある。これは、高血糖状態が続くと血漿浸透圧が上昇し、利尿が進むことで水・電解質の喪失が起こり、脱水状態に来す。高血糖の他にも、肝機能障害などの合併症、血流感染や静脈炎などのリスクがある。
4.〇 正しい。倦怠感を訴えるときは低血糖症状の可能性がある。血糖値が低下するとカテコラミン(インスリン拮抗ホルモン)の分泌が上昇し、交感神経刺激症状が出現する。さらに血糖値が低下すると脳・神経細胞の代謝が低下し、中枢神経症状が出現する。頭痛や空腹感などの比較的軽度な症状から始まるが血糖値が低下し続けると昏睡に至る。低血糖症状は、①自律神経症状と②中枢神経症状に分けられる。①自律神経症状は、冷感・顔面蒼白・頻脈・動悸・発汗・手の震え・空腹感などである。②中枢神経症状は、頭痛・集中力低下・視力低下・痙攣・昏睡などである。予防法として、飴や角砂糖などを携帯してもらう。
5.× 運動療法の主目的は、インスリンの「分秘能」ではなく感受性の改善である。感受性とは、敏感であるかを示す物理的な指標である。また、インスリンとは、膵臓のランゲルハンス島にあるβ細胞から分泌されるホルモンの一種で、①血糖低下、②脂肪合成の作用がある。つまり、インスリンの分泌を増加させるのではなく、末梢組織でぶどう糖の利用を増加させるために運動を行う。ほかにも、運動療法の目的は、①筋量増加、体脂肪・血中の中性脂肪の減少(HDLは増加する)、②摂取エネルギーの抑制、消費エネルギーの増加、③運動耐容能の増強などがあげられる。
1型糖尿病の原因として、自己免疫異常によるインスリン分泌細胞の破壊などがあげられる。一方、2型糖尿病の原因は生活習慣の乱れなどによるインスリンの分泌低下である。運動療法の目的を以下に挙げる。
①末梢組織のインスリン感受性の改善(ぶどう糖の利用を増加させる)
②筋量増加、体脂肪・血中の中性脂肪の減少。(HDLは増加する)
③摂取エネルギーの抑制、消費エネルギーの増加。
④運動耐容能の増強。
【糖尿病患者に対する運動療法】
運動強度:一般的に最大酸素摂取量の40~60%(無酸素性代謝閾値前後)、ボルグスケールで『楽である』〜『ややきつい』
実施時間:食後1〜2時間
運動時間:1日20〜30分(週3回以上)
消費カロリー:1日80〜200kcal
運動の種類:有酸素運動、レジスタンス運動(※対象者にあったものを選択するのがよいが、歩行が最も簡便。)
【運動療法の絶対的禁忌】
・眼底出血あるいは出血の可能性の高い増殖網膜症・増殖前網膜症。
・レーザー光凝固後3~6カ月以内の網膜症。
・顕性腎症後期以降の腎症(血清クレアチニン:男性2.5mg/dL以上、女性2.0mg/dL以上)。
・心筋梗塞など重篤な心血管系障害がある場合。
・高度の糖尿病自律神経障害がある場合。
・1型糖尿病でケトーシスがある場合。
・代謝コントロールが極端に悪い場合(空腹時血糖値≧250mg/dLまたは尿ケトン体中等度以上陽性)。
・急性感染症を発症している場合。
(※参考:「糖尿病患者さんの運動指導の実際」糖尿病ネットワーク様HPより)
慢性腎不全(慢性腎臓病とも)は、腎臓の濾過機能が数ヶ月〜数年をかけて徐々に低下していく病気である。その結果血液の酸性度が高くなり、貧血が起き、神経が傷つき、骨の組織が劣化し、動脈硬化のリスクが高くなる。その原因として最も多いのは糖尿病で、次に多いのは高血圧である。尿や血液、腹部超音波検査やCTなどの検査で腎臓機能に異常が見られ、その状態が3カ月以上続いている場合に診断される。
慢性腎不全(CKD)に対する治療は、①生活習慣の改善、②食事療法が重要である。
①生活習慣の改善:禁煙・大量飲酒の回避・定期的な運動・ワクチン接種による感染症の予防・癌スクリーニングなど。
②食事療法:十分なエネルギー摂取量を確保しつつ、蛋白質・塩分・リン・カリウム・ナトリウムの制限。
18.78歳の男性。COPDによるⅡ型呼吸不全,安静時および運動時に1L/分の在宅酸素療法を導入している。
理学療法士による患者指導として正しいのはどれか。
1.上肢の挙上動作を反復して行うように指導する。
2.吸気時間を延長するために口すぼめ呼吸を指導する。
3.呼吸困難に応じて酸素流量を増量するように指導する。
4.体調や呼吸器症状の日誌への記録をもとに生活指導を行う。
5.主に心理的なリラックスを得るためにリラクセーションを指導する。
解答4
解説
・78歳の男性。
・COPDによるⅡ型呼吸不全。
・安静時/運動時:1L/分の在宅酸素療法を導入中。
→酸素療法とは、室内空気より高い濃度の酸素を投与することである。したがって、在宅酸素療法とは、酸素療法を自宅で実施することをさす。適応として、慢性呼吸不全や慢性心不全により体内の酸素濃度が低下している人に対して行われる。慢性閉塞性肺疾患(COPD)の最大の原因は喫煙であり、喫煙者の約20%がCOPDを発症する。慢性閉塞性肺疾患とは、以前には慢性気管支炎や肺気腫と呼ばれてきた病気の総称である。他の特徴として、肺の過膨張、両側肺野の透過性亢進、横隔膜低位、横隔膜の平低化、滴状心などの特徴が認められる。進行性・不可逆性の閉塞性換気障害による症状が現れる。
増加:残気量・残気率・肺コンプライアンス・全肺気量・PaCO2
減少:一秒率・一秒量・肺活量・肺拡散能・PaO2

(※図引用:「息切れを増強させる4つの動作のイラスト(慢性呼吸器疾患)」看護roo!看護師イラスト集)
1.× 上肢の挙上動作を反復して行うように指導する必要はない。むしろ、上肢の挙上動作は息切れを増強させる動作であるため控える必要がある。なぜなら、腕を上げる動作は、胸郭の動きが制限され、息苦しくなりやすいため。やむを得ず行う必要がある場合は、息を吐きながらゆっくりと動作を行うよう指導する。
2.× 「吸気時間」ではなく呼気時間を延長するために口すぼめ呼吸を指導する。口すぼめ呼吸とは、呼気時に口をすぼめて抵抗を与えることにより気道内圧を高め、これにより末梢気管支の閉塞を防いで肺胞中の空気を出しやすくする方法である。鼻から息を吸い、呼気は吸気時の2倍以上の時間をかけて口をすぼめてゆっくりと息を吐くため、呼吸数は減少する。
3.× 呼吸困難に応じて酸素流量を増量するように指導する必要はない。むしろ、独断で酸素流量を変更しないように指導する。なぜなら、多すぎる酸素はかえって身体に害を及ぼすことがあるため。高濃度の酸素を投与し、抗酸化防御機構の処理能力を上回る活性酸素が発生すると、気道や肺が障害される「酸素中毒」が起こるおそれがある。酸素中毒の症状とし、トンネルの中から出口を見たように視野が狭くなり(トンネル・ビジョン)、耳鳴り、吐き気、部分的な筋肉のけいれん(特に顔面)、気分の 変調、めまいなどが起こる。したがって、必ず医師の判断と指示が必要となる。
4.〇 正しい。体調や呼吸器症状の日誌への記録をもとに生活指導を行う。なぜなら、慢性閉塞性肺疾患(COPD)は,気道感染や大気汚染などによる増悪を引き起こしやすく、一度増悪を起こすと繰り返す可能性が高いため。増悪予防のため、長期在宅での治療計画による自己管理能力が必要である。自己管理能力の向上のため、日誌の記録はその一助となる。
5.× 主に「心理的なリラックスを得るため」ではなく、呼吸困難感の改善のためにリラクセーションを指導する。リラクセーションを実施することで、呼吸困難感の改善、胸郭や肩甲帯の可動域の改善がみられる。
【呼吸不全の定義】PaO2≦60Torrである。
ここから、Ⅰ型呼吸不全かⅡ型呼吸不全か決定する。
【Ⅰ型呼吸不全の場合】PaCO2≦45Torr
【Ⅱ型呼吸不全の場合】PaCO2>45Torr
19.68歳の女性。NYHA心機能分類classⅢの僧帽弁閉鎖不全症に対して経皮的僧帽弁形成術を受け、術後経過良好で退院することになった。
退院時の運動機能評価として適切なのはどれか。
1.クリニカルシナリオ分類
2.マスターシングルテスト
3.Nohria-Stevenson分類
4.ハンドグリップテスト
5.6分間歩行テスト
解答5
解説
定義:僧帽弁の閉鎖が不十分なため、収縮期に血液が左室から左房へ逆流する。
概要:原因はリウマチ熱、動脈硬化による。
症状:左心不全症状(呼吸困難、動悸、息切れ)、易疲労、進行すると発作性夜間呼吸困難、起坐呼吸など。
検査所見:心電図検査(ECG)→心房細動多発
1.× クリニカルシナリオ分類とは、急性心不全の病院前を含む超急性期の病態把握のための分類である。主に、収縮期血圧に注目している。クリニカルシナリオ分類(clinical scenario:CS)は、循環器専門医以外の医師が救急外来での初期対応導入を迅速に行えるように作られた、血圧および病態による分類といえる。
2.× マスターシングルテスト(Master two step test)は、固定負荷法で、高さ9インチ(約23㎝)の凸型階段を5歩で昇降するのを1回と数えて、年齢、性、体重で決められた回数を1分30秒で行う。3分間で行うのがマスターダブルである。負荷後すぐに12誘導心電図を記録し、安静時心電図と比較する。安静時では認められない不整脈や狭心症・心筋梗塞などの心疾患を検査できる。
3.× Nohria-Stevenson分類(ノリア・スティーブンソン分類)とは、心不全の病態を身体所見からより簡便に評価するための指標である。うっ血所見の有無(wet/dry)および低灌流所見の有無(warm/cold)に基づき、心不全の病態を①プロフィールA、②プロフィールB、③プロフィールC、④プロフィールLの4つに分類し、予後予測や治療方針を決める際にも用いられる。
4.× ハンドグリップテスト(等尺性負荷試験)は、固定負荷法である。最大握力の70%程度の静的な負荷をかけた前後で、血圧や脈拍の変化をみるものである。
5.〇 正しい。6分間歩行テストは、退院時の運動機能評価に適している。6分間歩行テストは、特別な器具を用いることなく運動耐容能を調べることができる。標準的には、30mの直線コースを往復する方法がとられ、歩行距離だけでなく血圧、心拍数、SPO2、自覚的運動強度(Borgスケールなどで評価)なども併せて測定する。歩行が開始したら、検査者は1分ごとに声掛けをする。(「いい調子です。残り2分ですよ。」といった具合に声のかけ方には標準的なものが示される。)被験者は、疲労や息切れを感じたらペースを落としたり、立ち止まって休むこともできる。大きくふらついたり、胸痛を訴えたり、呼吸困難感が増悪した場合は試験を中止する。高齢者で500m歩行できれば正常とされ、400m以下では日常的な外出に制限が生じ、300m以下では活動が室内に限られ、200m以下では生活範囲がごく身近に限られると評価できる。一か月以内の不安定狭心症、心筋梗塞患者には絶対禁忌である。
Ⅰ度:心疾患があるが、身体活動には特に制約がなく日常労作により、特に不当な呼吸困難、狭心痛、疲労、動悸などの愁訴が生じないもの。
Ⅱ度:心疾患があり、身体活動が軽度に制約されるもの。安静時または軽労作時には障害がないが、日常労作のうち、比較的強い労作(例えば、階段上昇、坂道歩行など)によって、上記の愁訴が発言するもの。
Ⅲ度:心疾患があり、身体活動が著しく制約されるもの。安静時には愁訴はないが、比較的軽い日常労作でも、上記の主訴が出現するもの。
Ⅳ度:心疾患があり、いかなる程度の身体労作の際にも上記愁訴が出現し、また、心不全症状、または、狭心症症候群が安静時においてもみられ、労作によりそれらが増強するもの。
20.74歳の女性。変形性膝関節症に対して人工膝関節全置換術が行われた。
術後に使用するCPM装置で正しいのはどれか。
1.筋力増強を目的としている。
2.徐々に屈曲角度を大きくする。
3.できるだけ速い速度で関節運動を行う。
4.CPM装置の動きに抵抗するように力をかける。
5.CPM装置は決められたアーム長のものを使用する。
解答2
解説
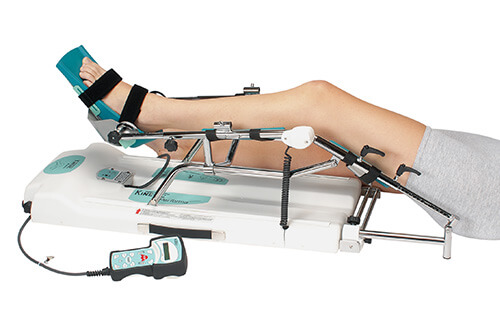
(※写真引用:酒井医療株式会社様HP「膝用CPMシリーズ」)
CPM (Continuous Passive Motion)とは、機械を用いた持続的他動運動である。 ①関節可動域の拡大・維持、②血行の促進、③関節内代謝物の排泄促進などの効果があるとされている。
1.× 目的は、「筋力増強」ではなく「関節可動域の改善」としている。CPM(Continuous Passive Motion:持続的他動関節運動装置)とは、機械を用いた持続的他動運動である。目的として、股関節や膝関節の手術後に関節可動域の維持・拡大や循環の改善である。
2.〇 正しい。徐々に屈曲角度を大きくする。膝関節の手術後は、術直後からリハビリを始めることで、膝関節の屈曲角度が改善し、治癒効果を高めて、早い時期に社会復帰ができると報告されている。
3.× あえて「できるだけ速い速度」で関節運動を行う必要はない。なぜなら、速い速度で行うと設定した角度とずれてしまうだけでなく、疼痛が起こりやすいため。疼痛は防御的収縮を発生しやすく、関節可動域改善の阻害となる。
4.× CPM装置の動きに抵抗するように力をかける必要はない。CPM (Continuous Passive Motion)とは、機械を用いた持続的他動運動である。力を入れて行うと、モーター部分の破損につながりかねない。
5.× CPM装置は、「決められたアーム長」ではなく、患者にあったアーム長に設定できる。患者にあったアーム長に設定しないと、CPM装置の設定角度と患者の膝関節軸(膝関節角度)と一致しない。



